JC:ビデオ喉頭鏡を使うと声帯視認しやすいが、挿管成功率は変わらない
- U
- 2017年3月14日
- 読了時間: 5分
Video Laryngoscopy vs Direct Laryngoscopy on Successful First-Pass Orotracheal Intubation Among ICU PatientsA Randomized Clinical Trial JAMA. 2017 Feb 7;317(5):483-493.
【背景】 集中治療室(ICU)では、気管挿管は様々な合併症増加と関連する。というのも、患者は急な不安定な状態で、迅速な介入が必要で、技術が少ない臨床医によって行われることもあるからである。ビデオ喉頭鏡は声門を可視化できることによって、このリスクを減少させる可能性がある。 【目的】 ICU患者ではビデオ喉頭鏡検査が直視型喉頭鏡検査と比較して、気管挿管の初回成功頻度を増加させるかどうかを検証する。 【デザイン・セッティング・患者】 2015年5月から2016年1月までフランスの7カ所のICUで治療中に気管挿管が必要になった成人371人のランダム化比較試験で、フォローアップ期間は28日である。
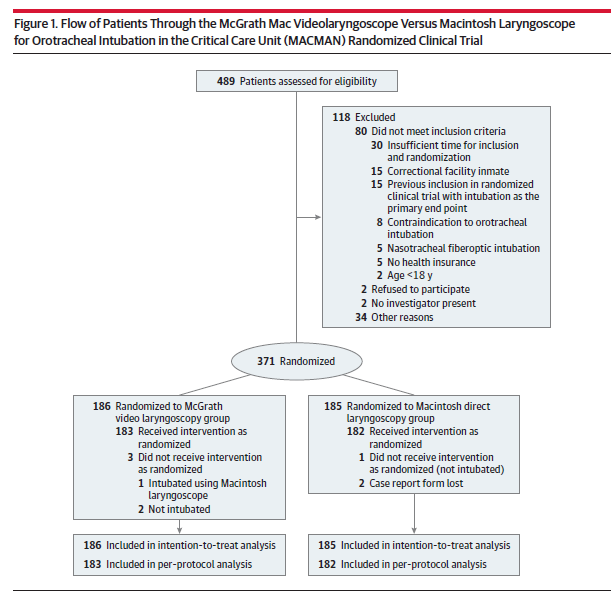
【介入】 ビデオ喉頭鏡による挿管群(186人)、直視型喉頭鏡による挿管群(185人)を比較した。すべての患者は全身麻酔を受けた 【メインアウトカム】 プライマリアウトカムは、気管挿管の初回成功率。セカンダリアウトカムは、挿管成功までの時間や軽症から重症までの合併症とした。 【結果】 371人(平均 62.8歳、36.7%が女性)がランダム化され、全員が試験を完了した。気管挿管が初回成功した患者の割合は、ビデオ喉頭鏡群と直視型喉頭鏡群で有意差を認めなかった(ビデオ群 67.7%、直視型群 70.3%:絶対差 -2.5%)。非経験者(初期研修医 n=290人)においても他の群と比較して成功率は変わらなかった(ビデオ群 84.4%、直視型群 83.2%:絶対差 1.2%)。 成功までの平均所要時間は両群とも3分(2-4分)で、両群の差は認められなかった。ビデオ群は直視型と比較しても生命に直結するような有害事象を増やさなかった(ビデオ群 24/180人、直視群 17/179人、絶対差 3.8%)。 ①-1 研究対象者(患者) 2015年5月から12月まで登録。患者の追跡調査は28日間であった。フォローアップ期間は2016年1月に終了。フランス9施設のICU入室中に気管挿管が必要になった371人。

inclusion criteria ICU入院および気管挿管の必要性 exclusion criteria (1)気管挿管に対する禁忌(例えば、不安定な脊柱病変)、(2)(例えば、心停止のために)ランダム化するための時間が不十分である、(3)18歳未満の年齢、(4)現在妊娠中または授乳中、(5)矯正施設の受刑者、(6)保護観察中、(7)健康保険なし、(8)患者または近親者による拒否、(9)挿管を主な終点とする以前のRCTへの登録(以前の本試験への参加を含む) ①-2 検討対象となった介入(治療) ビデオ型喉頭鏡と直視型喉頭鏡での挿管 ①-3 検討された転帰(評価基準) primary 気管内挿管の初回成功率 secondary (1)気管挿管に成功した患者の割合、(2)気管挿管成功の総時間(麻酔導入開始から呼気終末呼気二酸化炭素の分圧に基づく良好な管位置の確認までの時間)、 3)Cormack-Lehaneのグロス視認性、(4)Glottic Opening Scaleの割合、(5)挿管困難な患者の割合、(6)代替技術を用いて挿管された患者の割合、(6)合併症 (死亡、心停止、重度の心臓血管虚脱[収縮期血圧<90mmHg]、低酸素血症[パルスオキシメータ(SpO2)<90%または重度の低酸素血症SpO2 <80%、食道挿管、吸引、不整脈[心室頻脈、心室細動、心室早期拍動]、歯科傷害)、(7)機械換気の継続時間、(8)ICUの滞在期間、(9)病院の滞在期間、(10)ICU死亡率、および(11)28日間の死亡率 safety 以前に記載された重篤な生命を脅かす合併症には、食道挿管、吸引、不整脈、および歯科的傷害を含む、死亡、心停止、重度の心血管障害、および重度の低酸素血症および軽度から中等度の生命を脅かす合併症 ②-1 課題に応えるためには、研究の対象は課題に沿っていたか、有効性を検討するための介入試験であったか、ランダム化試験か non- blinded, multicenter, open-label, 2 parallel-group randomized clinical trial (RCT) ③ 割付、層別化(stratified)しているか、1:1か 挿管を行う個人のセンターおよびエキスパートまたはnonエキスパートのステータスによってバランスが取られ、階層化された エキスパートは、ICUで少なくとも5年間働いたか、 少なくとも2年間の麻酔訓練を受けた後、少なくとも1年間はICUで働いた。 これらの基準を満たさなかった医師がnonエキスパートに分類された。 ④ 目隠し,double-blindとか、評価者・説明者・患者 評価者には目隠し、それ以外はopen ⑤ intention-to-treatか、質は? intention-to-treatである ⑥ 介入以外の治療は両グループで同様に行われたか ICUで働いているすべての医師は、ビデオ喉頭鏡と従来の(直接的な)喉頭鏡の使用に関する実習を受けた。プレ酸素化、麻酔法、挿管後のチューブ確認など色々定義されている。 ⑦ サンプルサイズ 以前のデータに基づいて、直接喉頭鏡検査グループの患者では、第1パス気管挿管の成功率は65%であった。 ビデオ喉頭鏡がこの割合を80%に増加させ、タイプIエラーを5%に設定し、タイプIIエラーを10%に設定すると、各グループで185人の患者(合計370人の患者)が必要とされる。 ⑧ 結果 primary 気管挿管に初回で成功した患者の割合は、ビデオ喉頭鏡検査群(186例中126例(67.7%))と直接喉頭鏡検査群(185例中130例[70.3%]) 絶対差2.5%で有意差なかった。

初回挿管不全を経験する主な理由は、挿管中に声門が視覚化されなかったため。 2回目の挿管数と挿管成功の合計数は、群間で差なし。 per protocol解析ではMACOCHAスコアが4未満またはスコア4以上のサブグループにおける主要アウトカムの有意差は認められなかった。

Secondary ほとんどの初回挿管は、非エキスパートによってなされ、2回目はエキスパートによって行われ、群間の有意差はなかった。 エキスパートが初回挿管するときは(60人中55人(91.7%))が非エキスパートによって実施された時と比較してより多く成功した。 重度の生命を脅かす合併症を有する患者の割合は、ビデオ喉頭鏡検査群で優位により高かった(9.5%対2.8%、絶対差は6.7%P = 0.01)。成功までの平均所要時間は両群とも3分(2-4分)で、挿管手順も含めて両群の差は認められなかった。軽度から中等度の生命を脅かす合併症の有意差は認められなかった。挿管中のSpO2、PaO2対FIO2の比について、2群の入院サブグループ間で異ならなかった。1日目の敗血症関連臓器不全評価スコア、2日目の敗血症関連臓器不全評価スコア、ICU死亡率および28日死亡率は、2群間で異ならなかった。

コメント:Cormack-Lehane gradeが3-4、つまり声帯がちゃんと視認できていないのが通常挿管群で18.6%と多すぎ自分の経験と全く合致しない。角度の問題で視認できても挿管しにくいため、まずは直視でよいのではないかと思う。





コメント